睡眠時無呼吸症候群とは
 睡眠時無呼吸症候群は、睡眠中に呼吸が止まったり浅くなったりする状態を繰り返す病気です。無呼吸とは気道内の空気の流れが10秒以上止まる状態を言い、この無呼吸が7時間以上の睡眠中に30回以上、または1時間あたり5回以上起こると睡眠時無呼吸症候群(SAS)と診断されます。
睡眠時無呼吸症候群は、睡眠中に呼吸が止まったり浅くなったりする状態を繰り返す病気です。無呼吸とは気道内の空気の流れが10秒以上止まる状態を言い、この無呼吸が7時間以上の睡眠中に30回以上、または1時間あたり5回以上起こると睡眠時無呼吸症候群(SAS)と診断されます。
無呼吸は酸素不足を引き起こし、繰り返すと心臓病や脳卒中の発症・進行リスクが高まります。また、睡眠の質が著しく低下し、日中の極度の眠気や集中力の低下を引き起こし、仕事や学業に影響したり、重大な事故に繋がったりするおそれもあります。
睡眠時無呼吸症候群の症状
日中に起こる症状
- 耐えられないほどの強い眠気に襲われる
- 十分な睡眠時間を取っているのに睡眠不足と感じる
- 集中力の低下によるミスが増える
- 慢性的な疲労感がある
- 一瞬だけ、意識が遠のくような突然の居眠りに襲われる
起床時に起こる症状
- 目覚めたときに頭痛がする
- ぐっすり眠れない、または疲労が回復しない
- 目覚めたときに疲れを感じる
- 目覚めが悪く、二度寝しがちになる
睡眠中の症状
- 周囲から大きないびきを指摘される
- 呼吸が止まっているのではと心配される
- 自分のいびきで目が覚める
- 息苦しくて目が覚める
- 息苦しさや咳で目が覚める
- トイレに何度も起きる
- 涼しいのに寝汗をかく
睡眠時無呼吸症候群の原因
睡眠時無呼吸症は、気道閉塞によって発症する場合がほとんどですが、呼吸中枢の障害によっても発症することがあります。
閉塞性の
睡眠時無呼吸症候群
睡眠中に気道が塞がれ、無呼吸を引き起こしている状態です。睡眠時無呼吸症のほとんどは閉塞性のものです。原因としては、肥満、舌の気道への落ち込み、顎の構造、扁桃肥大、アデノイド肥大、鼻炎、鼻中隔弯曲などが考えられます。これらの要因が睡眠中に気道を塞ぎ、無呼吸状態を引き起こします。
中枢性の
睡眠時無呼吸症候群
中枢性無呼吸は、呼吸を司る脳の呼吸中枢の障害によって起こります。その場合、正常な呼吸はできず、いびきも閉塞性無呼吸のように苦しそうなものではありません。脳卒中や心不全、腎不全などを伴うことが多いと言われています。
睡眠時無呼吸症候群の合併症
虚血性疾患(狭心症・心筋梗塞)
睡眠時無呼吸症候群は、虚血性心疾患と深い関連があります。虚血性心疾患は冠動脈の狭窄や閉塞により引き起こされ、虚血性心疾患の一種である狭心症や心筋梗塞などの病気は睡眠時無呼吸症候群によって合併しやすいと言われています。
逆に、睡眠時無呼吸症候群の方は虚血性心疾患を発症しやすいという報告もあります。
心不全
心不全とは、何らかの原因で心臓のポンプ機能が弱まり、全身に十分な量の血液を送ることができなくなる病気です。心臓病が進行すると、最終的に心不全に発展することが多く、また他の病気やストレスも心不全を引き起こす要因となります。睡眠時無呼吸症候群では、睡眠中に何度も呼吸が止まるため、心臓機能の低下が起こりやすく、睡眠時無呼吸症候群に心不全が合併すると死亡リスクが高まるとされています。
脳血管障害
脳血管障害(脳卒中、脳出血など)を起こした方の追跡調査によると、重度の睡眠時無呼吸症候群のある方では脳血管障害を起こす可能性が3倍高いと言われています。
高血圧
睡眠時無呼吸が高血圧のリスクを高めることは海外の研究でも言われており、日本の研究でも同様の指摘がなされています。また、睡眠時無呼吸症候群によって夜間の血圧が大幅に上昇し、一般的な高血圧治療薬が効きにくくなることもわかっています。
不整脈
睡眠時無呼吸症候群では、無呼吸や呼吸の停止と再開が繰り返されることで自律神経のバランスが乱れ、不整脈を起こす場合があります。ほとんどの不整脈は生理的なものなので問題はありませんが、場合によっては早急な治療が必要となることもあるのでご注意ください。なお、睡眠時無呼吸症候群の治療によって不整脈が改善することもあります。
睡眠時無呼吸症候群の検査
Epworth Sleepiness Scale(ESS エプワース眠気尺度)
『Epworth Sleepiness Scale(ESS エプワース眠気尺度)』は、あてはまる数字を選択することで、特定の状況でどの程度眠気を感じるかを評価できるチェックリストです。質問は合計で8項目です。
簡易検査
睡眠中の呼吸や血中酸素飽和度を測定・記録するには、従来は入院が必要でしたが、ご自宅で簡単に簡易検査が行えるようになりました。簡易な検査ですが普段の睡眠状態も調べることが可能です。検査をご希望の方はぜひ当院までご連絡ください。
当院が検査会社に申し込むと、ご自宅に専用の検査機器が届き、説明書に従ってセンサーを患者様の手や顔に装着します。あとはただ眠っていただくだけで、そのデータを解析し、無呼吸・低呼吸の平均回数(1時間あたり)をAHI(Apnea Hypopnea Index)として表します。
ポリソムノグラフィー検査 (PSG)
ポリソムノグラフィー検査 (PSG)は睡眠ポリグラフ検査とも呼ばれ、簡易検査よりもさらに詳しい検査です。当院では簡易検査と同様にご自宅で検査が受けられるシステムを整えています。睡眠中の呼吸や血中酸素飽和度のみならず、いびき、心電図、睡眠姿勢、脳波、眼球運動、呼吸運動、口や鼻の空気の流れなども測定し、記録を行います。
睡眠時無呼吸症候群の治療
CPAP療法
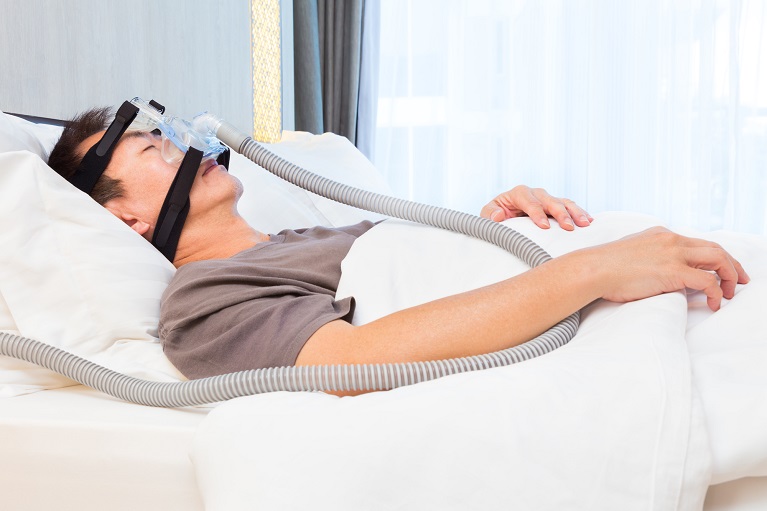 CPAP療法は、無呼吸や低呼吸の発生を防ぐために、陽圧をかけた空気を送り込んで気道を確保する治療法です。高い改善効果が得られることが多いため、現在のところ、このCPAP療法が主流な治療法となっています。ご自宅に設置された専用の装置から繋がるマスクを装着し、眠っていただくことで治療を行います。ただし、この治療法は根治的な治療法ではなく、装着をやめると再び無呼吸や低呼吸が起こります。
CPAP療法は、無呼吸や低呼吸の発生を防ぐために、陽圧をかけた空気を送り込んで気道を確保する治療法です。高い改善効果が得られることが多いため、現在のところ、このCPAP療法が主流な治療法となっています。ご自宅に設置された専用の装置から繋がるマスクを装着し、眠っていただくことで治療を行います。ただし、この治療法は根治的な治療法ではなく、装着をやめると再び無呼吸や低呼吸が起こります。
マウスピース
 マウスピースによる治療法は、顎の位置が原因で睡眠中の気道閉塞が軽度である少数のケースに効果があります。この方法では、マウスピースを使って下顎を上顎の前に固定して睡眠をとっていただきます。
マウスピースによる治療法は、顎の位置が原因で睡眠中の気道閉塞が軽度である少数のケースに効果があります。この方法では、マウスピースを使って下顎を上顎の前に固定して睡眠をとっていただきます。
外科手術
扁桃腺やアデノイドの肥大が睡眠時無呼吸や呼吸不全を引き起こしている場合には、手術が検討されます。ただし軟口蓋の一部を切除する治療は、完全に効果が得られるとは限らず、そればかりか瘢痕化による再発のリスクもあるため、慎重な検討が必要です。
その他の治療(生活習慣の改善)
肥満は、横になった際に気道周囲の脂肪が下に垂れ下がるため、無呼吸を引き起こす可能性があります。減量に努め、適切な体重を維持しましょう。また、就寝時に仰向けではなく横向きになることで、症状が緩和されることがあります。また、アルコールの筋弛緩作用により気道周囲の筋肉が弛緩し、気道が閉塞しやすくなるため、就寝前の飲酒は避けてください。